Perfil citopatológico da tireoidite de Hashimoto versus o carcinoma papilífero da tireoide
Cytopathologycal profile of Hashimoto’s thyroiditis versus papillary thyroid carcinoma
Kristyelle Maria Souza Rocha da Silva1, Danilo Pontes de Oliveira Barros2
1 Bacharel em Biomedicina – Centro Universitário Maurício de Nassau. Recife, PE, Brasil.
2 Especialista em citologia clínica, responsável técnico do departamento de citologia do Laboratório Hemolab Diagnósticos. Olinda, PE, Brasil.
Recebido em 26/10/2020
Aprovado em 10/03/2022
DOI: 10.21877/2448-3877.202202080
INTRODUÇÃO
Hakuro Hashimoto, cirurgião e patologista japonês, em 1912, descreveu pela primeira vez uma doença que estava afetando 5% da população em geral, a tireoidite de Hashimoto (TH), doença que possui anormalidade na reação do sistema imunológico, fazendo com que o corpo ataque uma parte normal do próprio organismo. Trata-se de um processo inflamatório crônico, causado por infiltração difusa de linfócitos, fibrose e atrofia parenquimatosa. Por ser uma doença autoimune, o organismo produz anticorpos contra as células da tireoide levando à destruição da glândula ou redução de sua atividade, o que ocasionará uma carência na produção dos hormônios tireoidianos T3 e T4, causando hipotireoidismo.(1) Caracterizada como a doença autoimune com mais frequência a atingir a tireoide, é considerada a matriz das doenças autoimunes órgãos-específicas. Pode se apresentar de diferentes formas, como a presença de anticorpos antitireoidianos, bócio, vários graus de disfunção glandular, infiltrado tissular linfocítico difuso ou atrofia glandular.(2) Os nódulos tireoidianos são comuns e na maioria das vezes benignos, mas não descarta uma possível malignidade. O método atualmente utilizado para a detecção dos nódulos malignos é a punção aspirativa por agulha fina (PAAF), que por ser rápido, seguro, econômico e preciso é bastante aceito na avaliação dos nódulos da tireoide.(3)
Aproximadamente 20% dos aspirados tireoidianos podem gerar resultados indeterminados ou suspeitos. Os achados indeterminados são inevitáveis, pois resultam de limitações inerentes da citopatologia. Uma delas é a amostragem citopatológica, que não consegue capturar evidências da invasão capsular para o diagnóstico de malignidade em cortes histológicos. A detecção da malignidade é mais bem observada por um exame histológico do que por um citopatológico.(3,4)
A tireoidite de Hashimoto vem sendo associada, por diversos estudos, ao carcinoma papilífero da tireoide (CPT); a incidência da doença em pacientes com este tipo de carcinoma tireoidiano é maior quando em comparação com a incidência que é observada em pacientes que possuem benignidade na tireoide.(1) Ademais, foram observados aumentos da via de expressão PI3K/AKT (enzima fosfatidilinositol-3-cinase/cascata de sinalização celular da proteína cinase específica de serina/treonina) em tireoide com TH e CPT quando em comparação com um tecido normal, sugerindo provável vínculo com a reação inflamatória à carcinogênese tireoidiana. As características imuno-histoquímicas são comuns às duas patologias.(5) Além disso, a presença do CPT pode acometer os linfonodos, estudos apontam que de 15% a 30% dos pacientes possuem metástase linfonodal.(6) Entretanto, outros estudos mostram um percentual de 47,5%, divergindo dos dados anteriores.(4-7) Portanto, o estudo visou observar o perfil citopatológico da tireoidite de Hashimoto versus o carcinoma papilífero da tireoide e apresentar meios para a diferenciação dos subtipos e associações, chegando a um diagnóstico seguro e, posteriormente, ao tratamento adequado.
MATERIAIS E MÉTODOS
A pesquisa seguiu os princípios e as diretrizes de uma revisão integrativa de literatura. Para a realização das buscas e posterior seleção dos artigos científicos foram consultadas as bases de dados online Literatura Latino-Americana e do Caribe em Ciências da Saúde (LILACS), Scientific Eletronic Library Online (SciELO) e o US National Institute of Health (PubMed), utilizando os seguintes descritores conforme o vocabulário estruturado da base dos Descritores em Ciências da Saúde (DeCS): “tireoide”, “doença de Hashimoto”, “carcinoma papilar”, e seus correspondentes em inglês. Para aumentar a busca das publicações científicas foram cruzados os descritores com o termo “AND”.
Foram considerados os artigos científicos de pesquisa disponíveis e originais, relacionados à temática em estudo, publicados no período de 2014 a 2020, disponíveis em língua portuguesa ou inglesa. Os critérios de exclusão consistiram em trabalhos científicos repetidos nas bases de dados, artigos de opinião, artigos de reflexão, editoriais, pesquisas que não abordem de forma direta o tema em apreço, literatura publicada fora do período previamente definido ou que estavam disponíveis em outra língua que não a escolhida para o estudo.
ASPECTOS CITOMORFOLÓGICOS DA TIREOIDE
A glândula tireoidiana se assemelha a bócios difusos e nodulares. É difícil diferenciá-la citologicamente das glândulas paratireoides. É formada por dois lobos ovais simétricos, localizados nos dois lados inferiores da cartilagem e traqueia da tireoide. Estes lobos são conectados por um istmo inferior e cada lóbulo lateral apresenta vários lóbulos contendo de 20 a 40 folículos organizados em uma rede fina que os conecta. Os folículos, histologicamente, aparecem como estruturas em forma de anel, revestidos por células cuboides com núcleo arredondado e ocupado por coloides. O coloide tem aspecto de material proteico, com uma fina película de cor variável, além de conter uma solução concentrada de tireoglobulina.(3)
O hormônio estimulador da tireoide (TSH) sérico, em circulação, irá se ligar a receptores específicos de superfície da célula folicular da tireoide, onde estimulará a produção e secreção de hormônios da tireoide, são eles, a tri-iodotironina (T3) e a tiroxina (T4). Estes hormônios ajudam o corpo na regulação dos processos metabólicos, crescimento e desenvolvimento normais. Quando os hormônios T3 e T4 estão em baixos níveis se inicia a liberação do hormônio liberador de tireotrofina (TRH) do hipotálamo, como também do hormônio estimulador da tireoide (TSH) da hipófise; em altos níveis de T3 e T4, o que ocorre é a inibição do TRH e do TSH. Uma glândula de tireoide saudável produz, por dia, cerca de 15µg a 30µg de T3 e 70µg a 90µg de T4. Levando em consideração que o corpo produz menos T3, 80% da T4 é convertida em T3, para que possa atender as necessidades requeridas do corpo.(8)
As células de Hürthle também estão presentes na tireoide normal, porém não são comuns. Quando se apresentarem em uma população de 15% a 30%, pode-se suspeitar de malignidade, devendo ser feitos exames histológicos para visualização de diferenciação dessas células. Essa diferenciação só poderá ser vista mediante biópsia do tecido após a tireoidectomia, em que um patologista especializado na glândula irá observar se há ou não diferenciação dessas células, podendo excluir a suspeita de malignidade.(9)
Na citopatologia da glândula tireoidiana é, de modo frequente, encontrado o nódulo folicular benigno (NFB), que envolve uma quantidade de lesões benignas contendo características semelhantes em sua citologia, dentre elas as hiperplasias nodulares em bócio nodular (BN) e os nódulos coloides, assim classificados histologicamente. Muitas das distinções histológicas citadas não são aparentes em amostras de aspiração, contudo não é de grande importância devido a benignidade de todos os nódulos apresentados, sendo solucionados de forma semelhante. O NFB é representado por uma característica bastante significativa, que é a predominância de camadas de células foliculares benignas semelhantes a favos de mel, que em alguns casos se encontram misturadas a células oncocíticas (Hürthle), e a quantidade variável de coloide.(10)
Células escamosas são achados raros em PAAF (punção aspirativa por agulha fina) da tireoide e podem apresentar vários distúrbios tireoidianos. Porém a presença de células escamosas anucleadas e brandas, com mais/menos linfócitos no aspirado da tireoide, é altamente favorável a uma lesão benigna. Se características atípicas são encontradas em um esfregaço com um padrão misto, a metaplasia escamosa reativa que surge no contexto de alterações císticas ou a tireoidite de Hashimoto, são as mais prováveis explicações. Células escamosas citologicamente malignas são um encontro raro.(11)
ASPECTOS CITOLÓGICOS DA TIREOIDITE DE HASHIMOTO
A tireoidite linfocítica crônica, mais conhecida como tireoidite de Hashimoto (TH), é a mais comum das condições que afetam a glândula, e tem sua prevalência em mulheres de meia-idade. Os pacientes constantemente desenvolvem o aumento difuso de tireoide, porém a utilização do PAAF se dá quando há o desenvolvimento de nódulos ou o aumento de volume da tireoide. Histologicamente, a tireoidite de Hashimoto apresenta infiltração difusa da glândula tireoide por infiltrados linfoplasmocitários, metaplasia oncocítica e fibrose, folículos linfoides e atrofia variável. Encontram-se circundantes a antitireoglobulina e os anticorpos antitireoperoxidase.(10)
A TH vem sendo associada por diversos estudos ao carcinoma papilífero da tireoide (CPT). A incidência da doença em pacientes com este tipo de carcinoma tireoidiano é maior quando em comparação a pacientes que possuem benignidade na tireoide, sugerindo, assim, uma predisposição de pacientes com a TH desenvolverem o carcinoma papilífero da tireoide. (12) A presença de anticorpos antitireoglobulina demonstrou um fator independente para o desenvolvimento do CPT. Um dos mecanismos responsáveis pela associação da TH com o CPT é o gene RET/CPT, que codifica um receptor da tirosina quinase. (1)
Em 2014 surgiu um novo subtipo para a tireoidite de Hashimoto, então associada à IgG4, caracterizando-se por inflamação da tireoide com numerosos plasmócitos IgG4-positivos e fibrose extensa. (13-14) O exame de palpação cervical identificou a glândula tireoidiana aumentada, dura e indolor; não havia adenopatias palpáveis e nenhuma outra alteração foi encontrada no exame físico (Figura 1).(14)
Foram encontrados, em níveis elevados, a sedimentação de eritrócitos, a proteína C reativa (PC-R) e o hormônio estimulante da tireoide (TSH); a ultrassonografia cervical diagnosticou o aumento da glândula e sua heterogeneidade, a tomografia computadorizada, em dimensões aumentadas, apresentava componente subesternal, dando um efeito de massa na traqueia com desvio traqueal para a direita e calibre levemente reduzido (Figura 2 A e B.). (14)
Figura 1. Glândula da tireoide aumentada vista por meio de exame físico.
Fonte: Vara LH, Gonçalves D, Silva TN, Nascimento I, Ribeiro A, Mafra M et al.
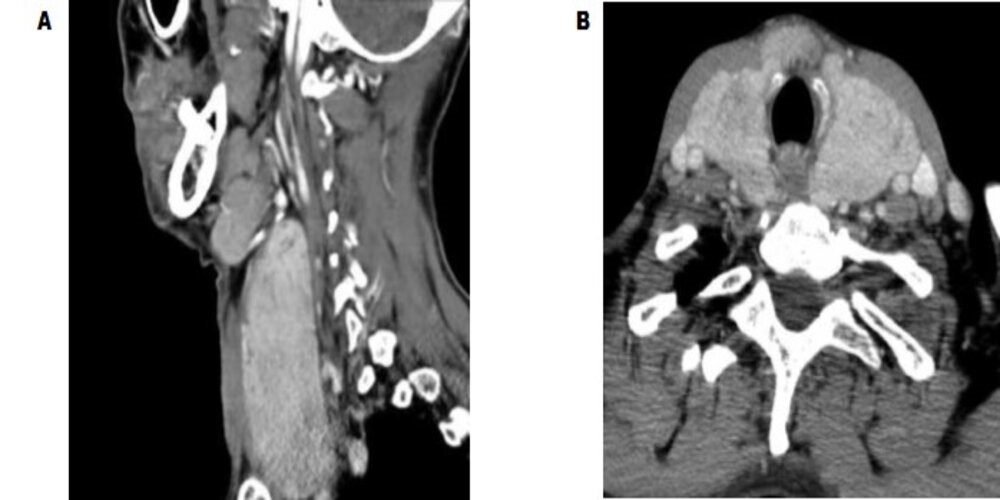
Figura 2. Imagem de tomografia computadorizada da tireoide.
Fonte: Vara LH, Gonçalves D, Silva TN, Nascimento I, Ribeiro A, Mafra M et al.
Além disso, recentemente foram demonstradas fortes associações da doença celíaca a outras doenças autoimunes, entre elas a tireoidite de Hashimoto. Acredita-se que de 2% a 5% dos pacientes com doenças autoimunes da tireoide tenham ou desenvolvam a doença celíaca, visto as características geneticamente comuns. (15)
ASPECTOS CITOLÓGICOS DO CARCINOMA PAPILÍFERO DA TIREOIDE
Considerada a neoplasia mais comum da tireoide, apresentando aproximadamente 85% de todos os casos, o carcinoma papilífero da tireoide é um tumor epitelial maligno derivado do epitélio folicular da tireoide, se apresenta em forma de nódulos, muitas vezes descobertos ao acaso em exames de rotina, todavia alguns poucos pacientes apresentam doença metastática nos linfonodos cervicais. Além disso, o CPT possui prevalência para o sexo feminino. Entre 2020 e 2022, foram estimados 13.780 novos casos de carcinoma diferenciado da tireoide, divididos em 1.830 para homens e 11.950 para mulheres, sendo de 50% a 80% diagnósticos de CPT. Além disso, as regiões Sudeste e Nordeste prosseguem sendo as regiões com maior número de casos de carcinomas diferenciados da tireoide (Gráfico 1).(16,17)
A incidência de câncer na tireoide aumentou nos últimos anos, a maioria do tipo papilífero ou folicular (15% a 20% dos casos),(17) sendo classificados como carcinomas diferenciados da tireoide. Após muitos estudos exploratórios sobre o mecanismo de patogênese molecular do câncer de tireoide chegou-se a relatos de que fatores genéticos, idade, sexo, exposição à radiação, região geográfica e tipo histológico aumentavam a suscetibilidade do desenvolvimento do câncer de tireoide. Um exemplo foi a mutação T1799A do gene BRAF que era encontrada em 45% dos casos de carcinoma papilífero da tireoide (CPT), além de mutações raras do gene BRAE, também detectadas em alguns pacientes com câncer na tireoide.(16-18)
A mutação mais comum encontrada em aproximadamente 60% dos pacientes com CPT é a BRAF V600E, em que a valina é substituída pelo ácido glutâmico, troca de aminoácidos que faz com que a sinalização da via MAPK seja direcionada. Além disso, recentes estudos mostraram que a maioria dos CPT é acionada por dois mecanismos distintos da via MAPK, do tipo BRAF e RAS. Pesquisas posteriores correlacionaram o genótipo com a morfologia histológica e mostraram forte correlação da mutação BRAF V600E com variantes de CPT de células altas e clássicas, o passo que as mutações RAS se correlacionaram com a variante folicular. Por fim, a mutação BRAF V600E está associada à extensão extratireoidiana, metástase linfonodal, metástase distinta, recorrência e mortalidade.(19,20)
Uma pesquisa sugere que o histórico familiar de pacientes com CPT é um risco independente e pode sugerir uma terapia mais agressiva. Este tipo de terapia já está sendo utilizado em pacientes que possuem persistência da patologia após a cirurgia ou em alto risco de recidiva, independente do histórico familiar. O mau prognóstico do CPT se dá quando há três ou mais familiares afetados; porém, outros estudos demonstram um comportamento agressivo do tumor com apenas dois parentes afetados.(21)
O tratamento consiste de tireoidectomia, que poderá ser total ou parcial, dependendo dos fatores que serão discutidos entre o médico e o paciente. A recomendação no Brasil é de que seja feita a tireoidectomia total, que possibilita melhor sobrevida para o paciente. Outro tipo de tratamento é a iodoterapia complementar, mas é indicada apenas para pacientes de risco intermediário e alto risco.(4-17)
Em 2016 foi avaliada, pela primeira vez, a eficácia de um tratamento paliativo, a eletroquimioterapia, que utiliza a bleomicina, que exerce a função de agir contra o crescimento celular e induzir a apoptose. O método de eletroquimioterapia induz a eletroporação da membrana celular, facilitando a entrada da bleomicina plasmática na célula. O prognóstico dos pacientes com CPT, em geral, são ótimos e a taxa de sobrevida de um ano chega a 93%, apesar da patologia poder retornar anos após o diagnóstico e tratamento inicial. Não haverá bom prognóstico no caso de pacientes idosos com estadiamento em fase avançada.(22,23)
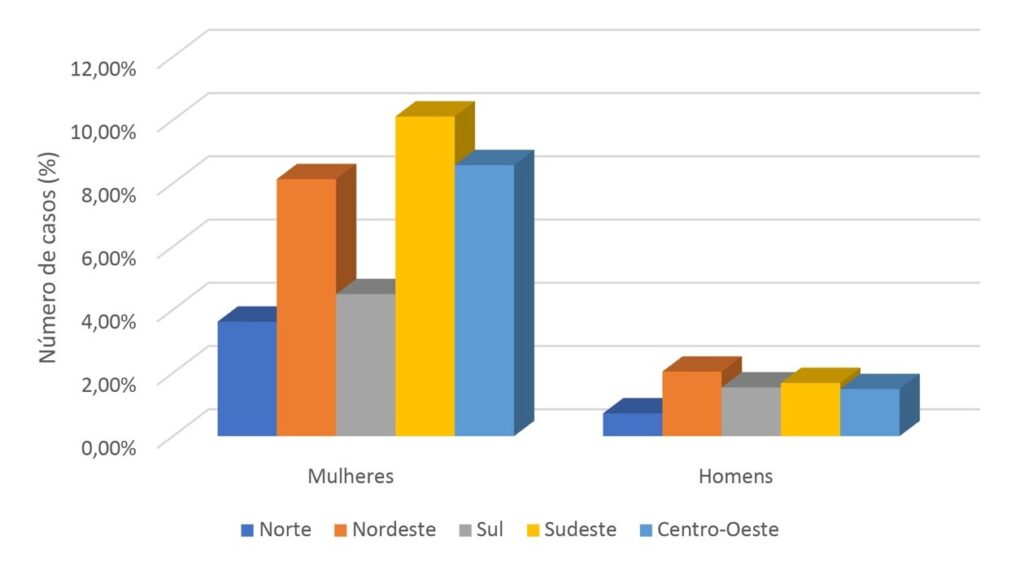
Gráfico 1
Prevalência, por região, de câncer na glândula tireoide entre homens e mulheres no ano de 2020.
Fonte: Adaptado de https://www.inca.gov.br/estimativa
DIFICULDADES DIAGNÓSTICAS ENTRE TIREOIDITE DE HASHIMOTO E O CARCINOMA PAPILÍFERO DA TIREOIDE
O uso da PAAF com orientação ultrassonográfica na avaliação de nódulos tireoidianos é considerado o melhor método diagnóstico para a diferenciação de lesões benignas e malignas. Citologistas e endocrinologistas devem utilizar um sistema de notificação padronizado para as PAAF da tireoide, comunicando com mais precisão e clareza os achados. Os sistemas mais utilizados são o Bethesda e a classificação da British Thyroid Association, e as avaliações de tireoide são divididas por categorias, estas categorias são classificadas de acordo com o grau de risco do câncer, que vai desde “provavelmente ausente” até “altamente provável”.(24,25)
Na TH, as células foliculares são danificadas pelo sistema imunológico por mecanismos humoral e celulares, com uma forte associação de genes. O envolvimento do mecanismo humoral pode ser observado através de exame de títulos de anticorpos antitireoidianos peroxidade (TPOAb). Os títulos de TPOAb podem ser considerados biomarcadores para os processos destrutivos dos tecidos associados ao hipotireoidismo, observado na tireoidite de Hashimoto e na tireoide atrófica. Como consequência da destruição celular, o folículo funcional diminui, assim como a quantidade de coloide. Vale ressaltar que os níveis séricos de TSH aumentam gradualmente, ficando acima do limite superior de referência, e quando isso acontece o TSH estimula continuamente o tecido ou as células atingidas pela TH, indicando o que pode ser o principal fator responsável pelo desenvolvimento de nódulos tireoidianos e câncer.(8)
O diagnóstico do CPT se dá através da história clínica e do exame físico; geralmente a ultrassonografia do pescoço e o exame sorológico para dosagem de hormônios tireoidianos não têm resultados alterados em nenhum tipo de câncer da tireoide. Paciente com tumores pequenos normalmente são assintomáticos, o que dificulta o diagnóstico precoce da patologia. Após a ultrassonografia, dependendo das características, é feita a PAAF que é avaliada de acordo com a classificação de Bethesda, quando então é indicado ou não o tratamento.(17)
A maioria dos diagnósticos de CPT são classificados por critérios histológicos, entretanto existem lesões benignas na tireoide que manifestam características semelhantes às do CPT. Marcadores imuno-histoquímicos foram utilizados individualmente ou em combinação para ajudar na diferenciação do CPT dos mimetizadores neoplásicos e não neoplásicos, como a galectina-3, HBME-1 e a citoqueratina 19 (CK-19). No entanto, várias dificuldades foram apresentadas com o uso desses marcadores, dentre elas a baixa especificidade, devido à coloração de casos benignos e da variabilidade do grau de sensibilidade. A TROP-2, uma glicoproteína transmembranar, e a CK-19 foram avaliadas para o diagnóstico da diferenciação do CPT de outros mimetizadores, sendo utilizadas isoladas ou combinadas.(26)
As glicoproteínas de tireoide modulam a biossíntese de hormônios na glândula. Em um tecido ou célula cancerígena, os padrões de glicosilação se alteram devido à alta expressão de glicotransferases, influenciando o fenótipo do tumor. A maioria dos biomarcadores aprovados são glicoproteínas, incluindo a tireoglobulina em câncer de tireoide. Verificou-se que as alterações mais frequentes associadas ao câncer nos padrões de glicosilação são sialilação, fucosilação, grau de ramificação do glicano e truncamento do O-glicano. Além disso, o diagnostico tardio ou a falta de tratamento no estágio inicial do CPT podem levar o paciente a óbito.(27)
CONSIDERAÇÕES FINAIS
Mediante o estudo, podemos concluir o quão importante é o conhecimento dos profissionais sobre a doença apresentada, levando em consideração seus subtipos e associações, para que junto a ferramentas de diagnóstico laboratorial possam diferenciá-los de acordo com suas classificações. Assim, o paciente poderá ser encaminhado ao tratamento, observando-se com cautela cada caso, evitando que sejam tomadas decisões errôneas, pois um diagnóstico incompatível com a doença poderá levar o paciente a ter complicações, retardando ainda mais o início do tratamento necessário para combater a patologia, agravando-a ainda mais.
São também necessárias observações do perfil do paciente em exames de rotina, assim como a pesquisa sobre o histórico familiar, o que pode ajudar o profissional em um diagnóstico precoce. A descoberta de um carcinoma em sua fase inicial é indício de bom prognóstico, pois começar o tratamento desde o início da patologia leva o paciente e também o profissional a ter bons resultados posteriormente. Por fim, os profissionais sempre devem estar em busca de novas atualizações, pois os números mudam com o passar dos anos e novos métodos podem ser descobertos, para que assim o tratamento das patologias seja melhorado cada vez mais.
REFERÊNCIAS
- Uhliarova B, Hajtman A. Hashimoto’s thyroiditis – an independent risk factor for papillary carcinoma. Braz J Otorhinolaryngol. 2018;84(6):729-735.
- Costa CCB, Medeiros M, Watanabe K, Martin P, Skare TL. Tireoidite de Hashimoto pode estar associada a um subgrupo de pacientes de esclerose sistêmica com hipertensão pulmonar. Rev Bras Reumatol. 2014;54(5):366-370.
- Olson MT, Ali SZ. The Bethesda System for Reporting Thyroid Cytopathology. In: Comprehensive Cytopathology. Saunders. 2014.
- Rocha RM, Santos MCLFS, Musso C, Santos MHS, de-Almeida ML, Soares MGPS. Well-differentiated tireoid carcinoma: epidemiological profile, surgical results and oncological response. Rev Col Bras Cir 2018 [2019 Mai 18];45(5): e1934. Disponível em: https://pubmed.ncbi.nlm.nih.gov/30365694/
- Alcântara-Jones DM, et al. Is there any association between Hashimoto’s thyroiditis and thyroid cancer? A retrospective data analysis. Radiol Bras. 2015;48(3):148-153.
- Howitt BE, Chang S, Eszlinger M, Paschke R, Drage MG, Krane JF, et al. Fine-needle aspiration diagnoses of noninvasive folicular variant of papillary thyroid carcinoma. Am J Clin Phatol. 2015;144(6):850-7.
- Girardi FM, Barra MB, Zettler CG. Papillary thyroid carcinoma: does the association with Hashimoto’s thyroiditis affect the clinicopathological characteristics of the disease? Braz J Otorhinolaryngol. 2015;81(3):283-287.
- Pandiyan B, Merrill SJ. A model of the cost of delaying treatment of Hashimoto thyroiditis: thyroid cancer initiation and growth. Math Biosci Eng. 2019;16(6):8069-8091.
- Pathak KA, Klonisch T, Nason RW, Leslie WD. FDG-PET characteristics of Hürthle cell and follicular adenomas. Ann Nucl Med. 2016;30(7):506-9.
- Elsheikh TM, Chocand-Priollet B, Hong SW, Sidawy MK. Benigno In: Sistema Bethesda para Relatos de Citopatologia da Tireoide. Livromed Paulista. 2019.
- Gage H, Hubbard E, Nodit L. Multiple squamous cells in thyroid fine needle apiration: Friends or foes? Diagn Cytopathol. 2016;44(8):676-81.
- Lubin D, Baraban E, Lisby A, Jalali-Farahani S, Zhang P, Livolsi V. Papillary Thyroid Carcinoma Emerging from Hashimoto Thyroiditis Demonstrates Increased PD-L1 Expression, Wich Persists with Metastasis. Endocr Pathol. 2018;29(4):317-323.
- Jokisch F, Kleinlein I, Haller B, Seehaus T, Fuerst H, Kremer M. A small subgroup of Hashimoto’s thyroiditis is associated with IgG4-related disease. Virchows Arch. 2016;468(3):321-7.
- Vara LH, Gonçalves D, Silva TN, Nascimento I, Ribeiro A, Mafra M et al. IgG4-related Hashimoto’s thyroiditis – A new variant of a well-known disease. Arq Bras Endocrinol Metab [Internet]. 2014 Nov [cited 2019 Nov 14];58(8):862-868. Available from: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0004-27302014000800862&lng=en. http://dx.doi.org/10.1590/0004-2730000003283.
- Ventura A, Ronsoni MF, Shiozawa MBC, Dantas-Corrêa EB, Canalli MHBS, Schiavon LL et al. Prevalence and clinical features of celiac disease in patients with autoimmune thyroiditis: cross-sectional study. Sao Paulo Med. J. [Internet]. 2014 Dec [cited 2019 Nov 14];132(6):364-371. Available from: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1516-31802014000600364&lng=en. Epub Sep 02, 2014. http://dx.doi.org/10.1590/1516-3180.2014.1326725.
- Pusztaszeri MP, Auger M, Stelow EB, Yang GCH, Sanchez MA, LiVolsi VA. Carcinoma Papilífero da Tireoide, Variantes e Tumores Relacionados In: Sistema Bethesda para Relatos de Citopatologia da Tireoide. Livromed Paulista, 2019.
- INCA – Instituto Nacional do Câncer. Disponível em: acesso em 8 Mai 2020.
- Zhou C, Yang C, Chong D. E-cadherin expression. Is associated with susceptibility and clinicopathological characteristics of thyroid cancer: A PRISMA-compliant meta-analysis. Medicine. 2019; 98(30):E16187.
- Lee YS, Kim Y, Jeon S, Bae JS, Jung SL, Jung CK. Cytologic, clinicopathologic, and molecular features of papillary thyroid carcinoma with prominent hobnail features: 10 case reports and systematic literature review. Int J Clin Exp Pathol. 2015;8(7):7988-97.
- Parker KG, White MG, Cipriani NA. Comparison of Molecular Methods and BRAF Immunohistochemistry (VE1 Clone) for the Detection of BRAF V600E Mutation in Papillary Thyroid Carcinoma: A Meta‑Analysis. Head and Neck Pathol. 2020 May 1. doi: 10.1007/s12105-020-01166-8.
- Rosario PW, Calsolari MR. Should a family history of papillary thyroid carcinoma indicate more agressive therapy in patients with this tumor? Arq Bras Endocrinol Metab. 2014;58(8):812-816.
- Grau JJ, Caballero M, Langdon C, Bernal-Sprekelsen M, Blanch JL. Electrochemotherapy as palliative treatment in patients with thyroid papillary carcinoma. Braz J Otorhinolaryngol. 2016;82(3):285-288.
- Germano CMR et al. Possíveis novos determinantes da qualidade de vida de pacientes com câncer de tireoide tratado: um estudo qualitativo. Ciênc Saúde Coletiva. 2016;21(8):2451-2462.
- Giusti M, Massa B, Balestra M, Calamaro P, Gay S, Schiaffino S, et al. Retrospective cytological evaluation of indeterminate thyroid nodules according to the British Thyroid Association 2014 classification and comparison of clinical evaluation and outcomes. J Zhejiang Univ Sci B. 2017;18(7):555-56.
- Faquin WC, et al. Impact of reclassifying noninvasive follicular variant of papillary thyroid carcinoma on the risk of malignancy in The Bethesda System for Reporting Thyroid Cytopathology. Cancer Cytopathol. 2016;124(3):181-7.
- Abdou AG, Shabaan M, Abdalha R, Nabil N. Diagnostic Value of TROP-2 and CK19 Expression in Papillary Thyroid Carcinoma in Both Surgical and Cytological Specimens. Clin Pathol. 2019;22(12):2632010X19863047
- Koçak ÖF, Kayili HM, Albayrak M, Yaman ME, Kadioglu Y, Salih B. N-glycan profiling of papillary thyroid carcinoma tissues by MALDI-TOF-MS. Anal Biochem. 2019;1;584:113389.
Correspondência
Kristyelle Maria Souza Rocha da Silva
E-mail: [email protected]
