Prevalência de infecções bacterianas em pacientes internados em uma unidade de terapia intensiva (UTI)
Prevalence of bacterial infections in patients admitted to an intensive care unit
Maria Emilha Basso1
Rafael Silvio Remus Pulcinelli2
Alzira Resende do Carmo Aquino2
Karen Freitas Santos3
1Bacharel em Farmácia. Universidade Regional e Integrada do Alto Uruguai e das Missões (URI) – Frederico Westphalen, RS, Brasil.
2Farmacêutico (a)-Bioquímico (a)
3Professora do Curso de Farmácia. Universidade Regional e Integrada do Alto Uruguai e das Missões (URI) – Frederico Westphalen, RS, Brasil.
Instituição: Universidade Regional e Integrada do Alto Uruguai e das Missões, Campus de Frederico Westphalen – URI/FW – RS, Brasil.
Conflito de interesse: Não há conflito de interesse.
Artigo recebido em 14/08/1014
Artigo aprovado em 01/02/2016
DOI: 10.21877/2448-3877.201600307
Resumo
Objetivo: Pesquisar quais os microrganismos prevalentes em unidades de terapia intensiva (UTI) de três hospitais da região de Porto Alegre, RS, a fim de analisar o perfil de resistência dos principais antibióticos em relação às bactérias identificadas. Métodos: Os dados foram coletados, retrospectivamente, de mapas de trabalho, no período de janeiro a abril de 2013. Resultados: Das 98 amostras com resultado positivo para bactérias, Pseudomonas aeruginosa e Escherichia coli foram os patógenos mais encontrados, seguidos de Klebsiella pneumoniae, Staphylococcus coagulase negativa e Acinetobacter baumannii. Conclusão: Encontrou-se uma variada prevalência de microrganismos, de acordo com o sítio infeccioso.
Palavras-chave
Unidades de terapia intensiva; Infecções bacterianas; Prevalência
INTRODUÇÃO
De acordo com a Organização Mundial da Saúde (OMS), 25% das mortes ocorridas no mundo são causadas por infecções. Devido à dificuldade em se relacionar um microrganismo a determinada doença, o diagnóstico tardio e até mesmo a incerteza diagnóstica levam à utilização de terapias errôneas, o que ocasiona uma terapêutica ineficaz e uma utilização desnecessária de medicamentos.(1)
A necessidade de se estudarem os microrganismos tem como principal razão a compreensão das doenças por eles causadas e os meios viáveis de controle.(2) Sabe-se que o uso contínuo e indiscriminado de agentes antimicrobianos, ao longo dos anos, resultou na criação de mecanismos de resistência, provocando o ressurgimento de bactérias que até o momento consideravam-se controladas.(3)
A resistência bacteriana ocorre quando cepas de microrganismos são capazes de se multiplicar mesmo na presença de concentrações relativamente altas de antimicrobianos, o que causa uma enorme dificuldade para se tratarem as infecções bacterianas com os fármacos disponíveis.(1)
Neste contexto, ressalta-se a problemática relacionada às Unidades de Terapia Intensiva (UTIs). Sendo este um ambiente de pacientes em condição clínica demasiadamente sensível e submetidos a diversos procedimentos invasivos, o risco de exposição a infecções é alto.(3)
Este risco está proporcionalmente relacionado à gravidade da doença do paciente, condições físicas, psíquicas e nutricionais ao tempo de internação e às características da terapêutica empregada. Desse modo, a possibilidade de se contrair uma infecção no âmbito de UTI é de cinco a dez vezes maior do que em outros setores hospitalares.(3)
Desta forma, faz-se necessária a identificação das principais bactérias que podem ser encontradas em uma UTI, para que seja possível analisar seus perfis patogênicos. Essa necessidade se dá diante das variações de prevalência encontradas nas diferentes regiões que estão associadas a fatores como bactérias multirresistentes e ineficácia terapêutica e que influenciam na escolha de tratamentos mais eficazes para o controle e tratamento de infecções bacterianas.
MATERIAL E MÉTODOS
Trata-se de um estudo descritivo, do tipo retrospectivo, realizado a partir de dados obtidos do laboratório de análises clínicas de um hospital de médio porte, que possui 165 leitos hospitalares e 12 leitos de UTI. Este laboratório atende, ainda, a outros dois hospitais, um de médio porte, que dispõe de 199 leitos hospitalares e 20 leitos de UTI, e outro de pequeno porte, que possui 90 leitos hospitalares e 10 leitos de UTI.
Foram incluídos no estudo todos os pacientes que passaram pelas UTIs no período de janeiro a abril de 2013 e que adquiriram infecção, sem distinção entre a ocorrência de infecção hospitalar e comunitária. A população do estudo constituiu-se de 98 pacientes.
Os dados foram coletados por meio de mapas de trabalho do laboratório. O instrumento de coleta de dados foi um formulário estruturado com informações gerais do paciente, tipo de material biológico coletado, microrganismos envolvidos e sensibilidade aos antimicrobianos.
O setor de microbiologia do laboratório utiliza metodologia manual e automação e, como referência para a avaliação do teste de susceptibilidade aos antimicrobianos, utiliza o Clinical and Laboratory Standards Institute (CLSI).
Foram considerados espécimes de material para cultura: sangue (hemocultura), urina, amostra brônquica, lavado broncoalveolar, aspirado traqueal, lesão cutânea, ponta de cateter venoso central, secreção uretral, secreção de feridas cirúrgicas; líquidos: ascítico, pleural, pericárdico e cefalorraquidiano.
Os dados coletados foram calculados estatisticamente e inseridos no software Excel®. Na análise estatística, foram utilizadas medidas simples como distribuição de frequências e percentuais.
O projeto de pesquisa foi previamente aprovado pelo Comitê de Ética e Pesquisa da Universidade Regional Integrada do Alto Uruguai e das Missões de Frederico Westphalen, RS, em 23 de abril de 2013, pelo parecer número 253.150. Todas as etapas de desenvolvimento da pesquisa foram desenvolvidas de acordo com os princípios éticos exigidos.
RESULTADOS
Durante o período de estudo, foram realizados exames bacteriológicos e, destes exames, 98 pacientes provenientes das UTIs dos três hospitais apresentaram infecção bacteriana. Foram isoladas bactérias de aspirado traqueal (45,91%), de hemocultura (18,36%), urocultura (18,36%), escarro (8,16%), ponta de cateter (6,12%), lavado brônquico (1%), secreção conjuntival (1%) e secreção do coto umbilical (1%). (Figura 1)
Os gêneros e espécies bacterianas recuperados das amostras clínicas e o número de isolados (Tabela 1) foram: Hafnia alvei (1), Streptococcus sp. (1), Enterobacter gergoviae (1), Serratia marcescens (2), Proteus mirabilis (3), Stenotrophomonas maltophilia (3), Enterobacter cloacae (3), Klebsiella oxytoca (4), Enterobacter aerogenes (5), Staphylococcus aureus (7), Acinetobacter baumannii (10), Staphylococcus coagulase negativa (12), Klebsiella pneumoniae (13), Escherichia coli (16) e Pseudomonas aeruginosa (17).
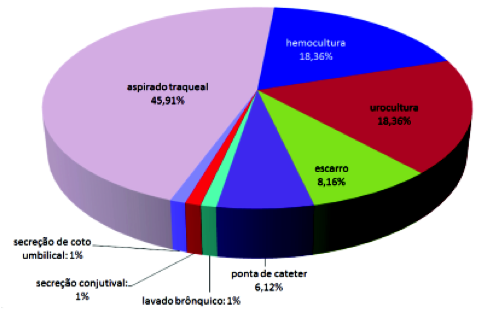
Figura 1. Distribuição das amostras de acordo com o tipo de material biológico.

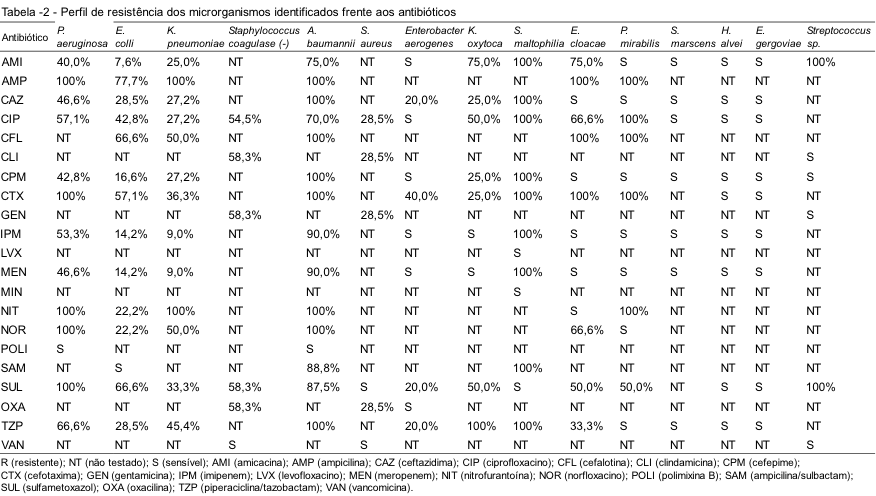
A Tabela 2 mostra o perfil de susceptibilidade dos microrganismos frente aos antibióticos testados
Apesar de estarem disponíveis tratamentos e equipamentos de alto nível tecnológico empregados nas Unidades de Terapia Intensiva, tem-se, em contrapartida, um risco aumentado de desenvolvimento de infecções neste ambiente. Os pacientes que chegam às UTIs já são admitidos em condições clínicas predisponentes a infecções e, como coadjuvante, tem-se a necessidade da utilização de procedimentos invasivos com finalidades diagnósticas ou terapêuticas.(4)
Todo um conjunto de fatores contribui para dificultar o tratamento destes pacientes, desde fatores externos gerais até fatores individuais, os quais envolvem os mecanismos de defesa do organismo, que se apresenta deficiente.(4)
O perfil das infecções ocorridas em UTIs é diferente daqueles de outros setores hospitalares, no que se refere à frequência, sítio de infecção e tipo de microrganismo.(5) Quanto ao sítio de infecção e tipos de amostras, em nosso estudo, observou-se que o aspirado traqueal e a hemocultura foram preponderantes em relação às outras amostras. Amostras provenientes do trato respiratório apresentam grande importância em termos de morbimortalidade, de forma que exigem atenção especial.(6) As hemoculturas também se representam como um tipo de amostra altamente encontrada nas UTIs e estão intimamente relacionadas à bacteremia de alta letalidade.(5)
Os principais microrganismos identificados em nosso estudo foram Pseudomonas aeruginosa (17), Escherichia coli (17), Klebsiella pneumoniae (13), Staphylococcus coagulase negativa (11) e Acinetobacter baumannii (10), sendo que os resultados estão de acordo com aqueles obtidos por Horner et al.,(7) onde os principais patógenos encontrados foram Escherichia coli e Pseudomonas aeruginosa (Figura 2)
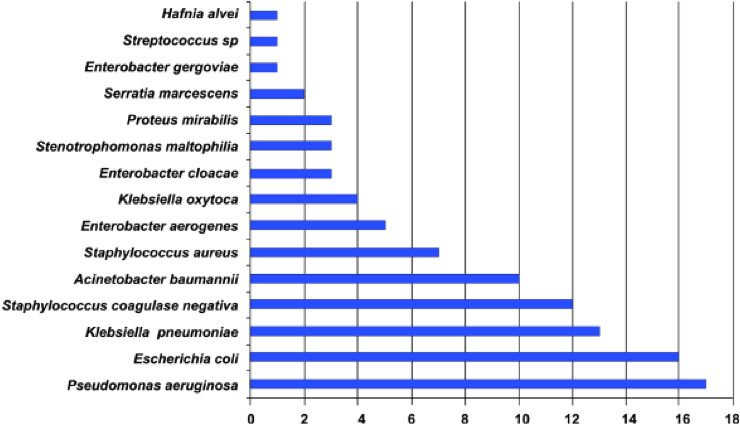
Figura 2. Prevalência e frequência dos microrganismos encontrados.
A Pseudomonas aeruginosa é encontrada principalmente em pacientes imunocomprometidos, com estado mental alterado, internação prolongada ou traqueostomizados e apresenta elevada resistência a diversos antimicrobianos.(5) Frequentemente é identificada colonizando objetos cirúrgicos, medicamentos e outros equipamentos. Apresenta-se como um importante patógeno hospitalar, caracterizando-se como o agente mais comum de pneumonias.(8) Os dados da literatura estão de acordo com o estudo, onde a P. aeruginosa se apresentou como o principal patógeno encontrado em amostras de aspirado traqueal e escarro.(5)
Encontrada, neste trabalho, como a segunda bactéria mais prevalente, a Escherichia coli, classificada como um bastonete reto, Gram negativo, não formador de esporos e encontra-se entre as fontes mais comuns de bacteremia, em indivíduos hospitalizados, sendo responsável por cerca de 80% das infecções do trato urinário.(8)
O Staphylococcus coagulase negativa representa o quarto microrganismo mais identificado e apresenta especial evolução na última década, estando diretamente associado a septicemias em UTIs.(8) Caracterizados como bacilos Gram negativos aeróbios, os Acinetobacter baumannii são encontrados frequentemente sobre superfícies, como pias e equipamentos. São considerados pela literatura como um patógeno emergente, sendo identificados em diversas infecções hospitalares em UTIs.(8) A bactéria Stenotrophomonas maltophilia vem ocupando papel importante no que se trata de infecção hospitalar. Assim como o A. baumannii, é considerado um patógeno emergente, responsável por elevada morbimortalidade, principalmente relacionada aos pacientes em uso de terapia imunossupressora ou antibioticoterapia prolongada e de largo espectro.(9)
Em relação à susceptibilidade antimicrobiana, em nosso estudo não foi encontrado nenhum microrganismo resistente à vancomicina e à polimixina B, assim como no estudo de Banderó Filho et al.(4) A vancomicina é um glicopeptídeo utilizado há mais de 50 anos, tendo como principal aplicação clínica as infecções causadas por Staphylococcus aureus resistentes à meticilina (MRSA) e, em particular, a pacientes com sensibilidade à penicilina.(10) É definido como um antimicrobiano de reserva terapêutica, devendo ser utilizado somente quando o paciente não responde aos antimicrobianos padrões. Entretanto, em 2002 foi detectado o primeiro caso de resistência à vancomicina e, em 2004, foram relatados quatro casos de resistência microbiana nos Estados Unidos.(11) Este quadro de resistência aos antimicrobianos nos remete a um indesejado cenário terapêutico de anos atrás, quando as infecções bacterianas eram, em sua maioria, fatais.
Estudos têm evidenciado a predominância de sensibilidade das cepas de Staphylococcus aureus isoladas de pacientes de UTI à vancomicina (100%).(12) Estes resultados estão de acordo com os encontrados em nosso estudo, onde se observou uma sensibilidade de 100% à vancomicina, porém ressalta-se a identificação, neste estudo, de MRSA. Sendo um relevante problema clínico e epidemiológico, os MRSA estão envolvidos em diversos tipos de infecções e são responsáveis pelo aumento da morbimortalidade dos pacientes.(13) Apesar de a prevalência desse microrganismo em UTIs ser variável, estudos apontam uma elevada taxa de identificação destes patógenos, como o realizado em um hospital de São Paulo, em 2007, onde foi encontrada uma taxa de 70% de MRSA em UTI.(14)
Pseudomonas aeruginosa identificadas apresentaram-se consideravelmente resistentes aos antibióticos testados, com uma média de 50,0% de resistência, ou são completamente resistentes, sendo susceptíveis apenas à polimixina B. Estes resultados vão de encontro aos obtidos por De Figueiredo et al.,(15) onde foram observadas taxas de resistência antimicrobiana consideravelmente elevadas.
Pode-se afirmar que a porcentagem de resistência aos antibióticos encontrada no estudo em tela para E. coli ainda é baixa quando comparada a outros estudos nacionais. Pode-se observar que alguns antibióticos apresentaram baixa resistência quando testados: amicacina (7,6%), imipenem (14,2%), meropenem (14,2%) e cefepime (16,6%).
É importante destacar a alta resistência encontrada para A. baumannii, onde os antimicrobianos testados apresentaram mais de 70,0% de resistência, sendo essa bactéria sensível apenas à polimixina B. Estes dados estão de acordo com estudos realizados por De Pontes et al.,(16) que mostraram alta resistência destes microrganismos à maioria dos antimicrobianos. A primeira escolha de tratamento indicada para estas infecções é o imipenem, o qual vem se mostrando cada vez mais ineficaz, devendo-se, então, utilizar as polimixinas e/ou ampicilina/sulbactam.(17)
O microrganismo S. maltophilia tem se apresentado multirresistente aos antimicrobianos clássicos, o que inclui b-lactâmicos, quinolonas e aminoglicosídeos.(9) Assim como os dados da literatura, a bactéria S. maltophilia, identificada neste estudo, apresentou elevada resistência à quase totalidade dos antimicrobianos testados, sendo sensível apenas a sulfametoxazol, levofloxacino e minociclina.
Pôde-se observar ainda que, de uma forma geral, este estudo demonstrou boa sensibilidade aos antimicrobianos testados para E. aerogenes, S. marscences, Hafnia alvei, E. gergoviae e Streptococcus sp.
Caracterizada como um problema de saúde pública, a resistência microbiana está altamente relacionada à morbidade, mortalidade e elevação dos custos durante a assistência, o que colabora com o agravo das infecções.(17)
Existem diversos fatores de risco que proporcionam o aumento da resistência microbiana, como técnicas de higiene hospitalar, técnicas assépticas utilizadas pelos profissionais, o uso excessivo e/ou desnecessário de antibióticos, a mutação genética das bactérias, entre outros.(17) Estes fatores estão diretamente relacionados a diferenças regionais ou locais representadas pelas características do hospital, pelo tipo de atendimento e pela qualidade do serviço, o que justificaria as diferenças encontradas nos perfis microbiológicos de cada região.(18)
Estas diferenças contribuem para um cenário preocupante, principalmente quando se trata do desenvolvimento de superbactérias, que são de difícil tratamento e erradicação.(18)
Todos estes fatores exigem uma mudança nos padrões de tratamento microbiano. É necessário que a equipe multiprofissional conheça os perfis de resistência dos microrganismos testados, de forma a facilitar a decisão sobre as medidas terapêuticas ideais. Além disso, a vigilância epidemiológica, o estabelecimento de protocolos clínicos, a utilização de medidas de isolamento, os materiais e equipamentos adequados e a conscientização da equipe de profissionais são fatores determinantes na eficácia terapêutica e redução dos padrões atuais de resistência microbiana.(8)
CONCLUSÃO
O estudo do perfil etiológico e dos padrões de susceptibilidade encontrados na Unidade de Terapia Intensiva dos hospitais pesquisados evidenciam as variações encontradas em diferentes locais, tanto para a frequência de patógenos quanto para os padrões de resistência. Em UTIs, os pacientes são susceptíveis a maiores riscos de infecção, os quais, muitas vezes, tornam-se inevitáveis, em decorrência da utilização de procedimentos invasivos e da administração intensa de antimicrobianos. Estes procedimentos colaboram acentuadamente com o aumento dos padrões de resistência, de forma que o trabalho da equipe de saúde deve ser criterioso para o efetivo controle e prevenção das infecções e, consequentemente, da resistência bacteriana.
REFERÊNCIAS
- Wanmacher L. Uso indiscriminado de antibióticos e resistência microbiana: uma guerra perdida? Disponível em: <http://www.anvisa.gov.br/servicosaude/rede_rm/2007/2_060807/opas_1_uso_indiscriminado.pdf>.
- Murray PR, Rosenthal KS, Kobayashi GS, Pfaller MA. Medical Microbiology. 4 ª ed. St. Louis: Mosby; 2002.
- Lima ME, Andrade D, Haas VJ. Prospective assessment of the occurrence of infection in critical patients in an intensive care unit. Rev Bras Ter Intensiva. 2007 Sep;19(3):342-7. [Article in Portuguese].
- Banderó Filho VC, Reschke CR, Hörner R. Perfil epidemiológico das infecções hospitalares na unidade de terapia intensiva infantil do hospital de caridade e beneficência de Cachoeira do Sul, RS, Brasil. RBAC. 2006;38(4):267-70.
- Barros LM, Bento JNC, Caetano JA, Moreira RAN, Pereira FGF, Frota NM, et al. Prevalência de microrganismo e sensibilidade antimicrobiana de infecções hospitalares em unidade de terapia intensiva de hospital público no Brasil. Rev Ciênc Farm Básica Apl. 2012; 33(3):429-35.
- Calcagnotto L, Nespolo CR, Stedile NLR. Resistência antimicrobiana em microrganismos isolados do trato respiratório de pacientes internados em unidade de terapia intensiva. Arquivos Catarinenses de Medicina. 2011;40(3):77-83.
- Hörner R, Vissotto R, Mastella A, Salla A, Meneghetti B, Dal Forno NLF, et al. Prevalência de microrganismos em infecções do trato urinário de pacientes atendidos no Hospital Universitário de Santa Maria. RBAC. 2006;38(3):147-50.
- Gaspar MDR, Busato CR, Severo E. Prevalência de infecções hospitalares em um hospital geral de alta complexidade no município de Ponta Grossa. Acta Scientarum. 2012;34(1):23-9.
- Almeida, MTG, Bertelli ECP, Rossit ARB, Bertollo EMG, Martinez MB. Infecções hospitalares por Stenotrophomonas maltophilia: aspectos clínico-epidemiológicos, microbiológicos e de resistência antimicrobiana. Arq Ciênc Saúde. 2005; 12(3):141-5.
- Hospital in Foco. São Paulo: ABL Antibióticos do Brasil LTDA, n. 3, 2009.
- Schito GC. The importance of the development of antibiotic resistance in Staphylococcus aureus. Clin Microbiol Infect. 2006 Mar;12 Suppl 1:3-8.
- Moura ME, Campelo SM, de Brito FC, Batista OM, de Araújo TM, Oliveira AD. [Nosocomial infection: study of prevalence at a public teaching hospital. Rev Bras Enferm. 2007 Jul-Aug;60(4):416-21. [Article in Portuguese].
- De Souza LU, Mielke TP, Hörner R, Rodrigues MA, Dos Santos SO, Martini R, et al. Avaliação de metodologias para a detecção de cepas de Staphylococcus aureus resistentes a meticilina (MRSA) e análise do perfil de sensibilidade frente aos antimicrobianos em um hospital terciário. Saúde (Santa Maria). 2011;37(1):23-30.
- Moreira, M, Freitas MR, Martins ST, Castelo A, Medeiros EA. Efficacy of a program of prevention and control for methicillin-resistant Staphylococcus aureus infections in an intensive-care unit. Braz J Infect Dis. 2007 Feb;11(1):57-62.
- Figueiredo EA, Ramos H, Maciel MA, Vilar M do C, Loureiro NG, Pereira RG. Pseudomonas aeruginosa: frequency of resistance to multiple drugs and cross-resistance between antimicrobials in Recife/PE. Rev Bras Ter Intensiva. 2007 Dec;19(4):421-7. [Article in Portuguese].
- De Pontes VMO, Menezes EA, Cunha FA, Ângelo MRF, Salviano MNC, Oliveira IRN. Perfil de resistência a Acinetobacter baumannii a antimicrobianos nas Unidades de Terapia Intensiva e Semi-Intensiva do Hospital Geral de Fortaleza. RBAC. 2006;38(2):123-6.
- Cândido RBR, De Souza WA, Podestá MHMC, Rocha JR, Siqueira VMS, Souza WC, et al. Avaliação das infecções hospitalares em pacientes críticos em um Centro de Terapia Intensiva. Revista da Universidade Vale do Rio Verde. 2012;10(2):148-63.
- Andrade D, Leopoldo VC, Haas VJ. Occurrence of multi-resistant bacteria in the Intensive Care unit of a Brazilian hospital of emergencies. Rev Bras Ter Intensiva. 2006 Mar;18(1):27-33. [Article in Portuguese].
Correspondência
Karen Freitas Santos
Rua Floriano Peixoto, 281/ apto 305 – Ipiranga
8400000 – Frederico Westphalen, AC
